La terapia con células T con receptores de antígenos quiméricos (CAR) se ha convertido en un tratamiento importante para las neoplasias hematológicas recurrentes o refractarias. Actualmente, existen seis productos auto-CAR T aprobados para su comercialización en Estados Unidos, mientras que cuatro productos CAR-T están listados en China. Además, se están desarrollando diversos productos CAR-T autólogos y alogénicos. Las compañías farmacéuticas que desarrollan estos productos de nueva generación trabajan para mejorar la eficacia y la seguridad de las terapias existentes para las neoplasias hematológicas, al tiempo que se dirigen a los tumores sólidos. También se están desarrollando células CAR-T para tratar enfermedades no malignas, como las autoinmunes.
El costo de la terapia CAR-T es elevado (actualmente, en Estados Unidos, el costo de la terapia CAR-T/CAR oscila entre 370.000 y 530.000 dólares estadounidenses, y los productos CAR-T más económicos en China cuestan 999.000 yuanes por unidad). Además, la alta incidencia de reacciones tóxicas graves (especialmente el síndrome neurotóxico relacionado con células inmunoefectoras de grado 3/4 [ICANS] y el síndrome de liberación de citocinas [SLC]) se ha convertido en un obstáculo importante para que las personas de bajos y medianos ingresos reciban terapia CAR-T.
Recientemente, el Instituto Indio de Tecnología de Mumbai y el Hospital Tata Memorial de Mumbai en cooperación para desarrollar un nuevo producto CD19 CAR T humanizado (NexCAR19), su eficacia es similar a los productos existentes, pero mejor seguridad, lo más importante es que el costo es solo una décima parte de los productos similares de Estados Unidos.
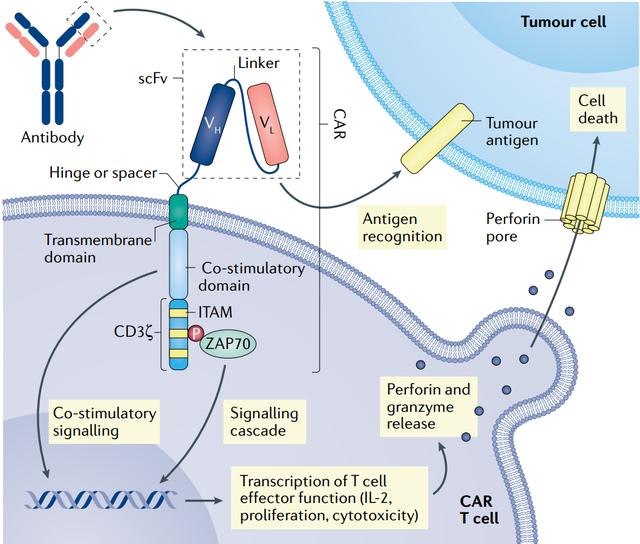
Al igual que cuatro de las seis terapias CAR T aprobadas por la Administración de Alimentos y Medicamentos de EE. UU. (FDA), NexCAR19 también actúa sobre CD19. Sin embargo, en productos aprobados comercialmente en Estados Unidos, el fragmento de anticuerpo al final del CAR suele provenir de ratones, lo que limita su persistencia, ya que el sistema inmunitario lo reconoce como extraño y finalmente lo elimina. NexCAR19 añade una proteína humana al final del anticuerpo murino.
Estudios de laboratorio han demostrado que la actividad antitumoral de los Cars humanizados es comparable a la de los Cars de origen murino, pero con niveles más bajos de producción inducida de citocinas. Como resultado, los pacientes presentan un menor riesgo de desarrollar SCR grave tras recibir terapia CAR T, lo que significa una mayor seguridad.
Para mantener los costos bajos, el equipo de investigación de NexCAR19 desarrolló, probó y fabricó el producto íntegramente en India, donde la mano de obra es más barata que en los países de altos ingresos.
Para introducir el CAR en las células T, los investigadores suelen utilizar lentivirus, pero estos son caros. En Estados Unidos, comprar suficientes vectores lentivirales para un ensayo con 50 personas podría costar 800.000 dólares. Los científicos de la empresa que desarrolla el NexCAR19 crearon ellos mismos el vehículo de administración de genes, lo que redujo drásticamente los costes. Además, el equipo de investigación indio ha descubierto una forma más económica de producir células modificadas en masa, evitando el uso de costosas máquinas automatizadas. El NexCAR19 cuesta actualmente unos 48.000 dólares por unidad, una décima parte del coste de su homólogo estadounidense. Según el director de la empresa que desarrolló el NexCAR19, se espera que el coste del producto se reduzca aún más en el futuro.
Por último, la seguridad mejorada de este tratamiento en comparación con otros productos aprobados por la FDA significa que la mayoría de los pacientes no necesitan recuperarse en la unidad de cuidados intensivos después de recibir el tratamiento, lo que reduce aún más los costos para los pacientes.
Hasmukh Jain, oncólogo médico del Tata Memorial Centre en Mumbai, informó sobre un análisis de datos combinado de los ensayos de fase 1 y fase 2 de NexCAR19 en la reunión anual de 2023 de la Sociedad Estadounidense de Hematología (ASH).
El ensayo de fase 1 (n = 10) fue un ensayo de un solo centro diseñado para evaluar la seguridad de dosis de células T CAR de 1 × 107 a 5 × 109 en pacientes con linfoma difuso de células B grandes recidivante/refractario (LDCBG r/r), linfoma folicular transformante (tFL) y linfoma mediastínico primario de células B grandes (PMBCL). El ensayo de fase 2 (n = 50) fue un estudio multicéntrico de un solo brazo que reclutó a pacientes ≥15 años de edad con neoplasias malignas de células B r/r, incluidos linfomas de células B agresivos y ocultos y leucemia linfoblástica aguda. Los pacientes recibieron NexCAR19 dos días después de recibir fludarabina más ciclofosfamida. La dosis objetivo fue ≥5 × 107/kg de células T CAR. El criterio de valoración principal fue la tasa de respuesta objetiva (TRO), y los criterios de valoración secundarios incluyeron la duración de la respuesta, los eventos adversos, la supervivencia libre de progresión (SLP) y la supervivencia global (SG).
Un total de 47 pacientes fueron tratados con NexCAR19, 43 de los cuales recibieron la dosis objetivo. Un total de 33/43 (78%) pacientes completaron la evaluación de 28 días después de la infusión. La ORR fue del 70% (23/33), de los cuales el 58% (19/33) logró una respuesta completa (RC). En la cohorte de linfoma, la ORR fue del 71% (17/24) y la RC fue del 54% (13/24). En la cohorte de leucemia, la tasa de RC fue del 66% (6/9, EMR negativa en 5 casos). El tiempo medio de seguimiento para los pacientes evaluables fue de 57 días (21 a 453 días). A los 3 y 12 meses de seguimiento, los nueve pacientes y tres cuartas partes de los pacientes mantuvieron la remisión.
No hubo muertes relacionadas con el tratamiento. Ninguno de los pacientes tenía ningún nivel de ICANS. 22/33 (66%) pacientes desarrollaron CRS (61% grado 1/2 y 6% grado 3/4). Notablemente, no hubo CRS por encima de grado 3 presente en la cohorte de linfoma. La citopenia de grado 3/4 estuvo presente en todos los casos. La duración media de la neutropenia fue de 7 días. En el día 28, se observó neutropenia de grado 3/4 en 11/33 pacientes (33%) y trombocitopenia de grado 3/4 en 7/33 pacientes (21%). Solo 1 paciente (3%) requirió ingreso en la unidad de cuidados intensivos, 2 pacientes (6%) requirieron soporte vasopresor, 18 pacientes (55%) recibieron tolumab, con una mediana de 1 (1-4) y 5 pacientes (15%) recibieron glucocorticoides. La duración media de la estancia fue de 8 días (7-19 días).
Este análisis exhaustivo de datos demuestra que NexCAR19 presenta un buen perfil de eficacia y seguridad en neoplasias malignas de células B r/r. No presenta ICANS, presenta una duración más corta de citopenia y una menor incidencia de SCR de grado 3/4, lo que lo convierte en uno de los productos de terapia con células T CAR CD19 más seguros. El fármaco facilita el uso de la terapia con células T CAR en diversas enfermedades.
En la ASH 2023, otro autor informó sobre el uso de recursos médicos en el ensayo de fase 1/2 y los costos asociados con el tratamiento con NexCAR19. El costo estimado de producción de NexCAR19 para 300 pacientes al año en un modelo de producción regionalmente disperso es de aproximadamente $15,000 por paciente. En un hospital universitario, el costo promedio del manejo clínico (hasta el último seguimiento) por paciente es de aproximadamente $4,400 (aproximadamente $4,000 para linfoma y $5,565 para LLA-B). Solo alrededor del 14% de estos costos corresponden a hospitalizaciones.
Hora de publicación: 07-abr-2024




