Hace cien años, un hombre de 24 años fue ingresado en el Hospital General de Massachusetts (MGH) con fiebre, tos y dificultad para respirar.
El paciente había estado sano durante tres días antes del ingreso, pero luego comenzó a sentirse mal, con fatiga general, dolor de cabeza y dolor de espalda. Su estado empeoró durante los dos días siguientes y pasó la mayor parte del tiempo en cama. Un día antes del ingreso, presentó fiebre alta, tos seca y escalofríos, que el paciente describió como "agacharse" y completamente incapaz de levantarse de la cama. Tomó 648 mg de aspirina cada cuatro horas y experimentó un ligero alivio del dolor de cabeza y de espalda. Sin embargo, el día del ingreso, acudió al hospital tras despertarse por la mañana con disnea, acompañada de dolor torácico subxifoideo, que se agravaba con la respiración profunda y la tos.
Al ingreso, la temperatura rectal oscilaba entre 39,5 °C y 40,8 °C, la frecuencia cardíaca entre 92 y 145 latidos/min y la frecuencia respiratoria entre 28 y 58 latidos/min. El paciente presentaba un aspecto nervioso y agudo. A pesar de estar envuelto en varias mantas, los escalofríos persistían. Presentaba dificultad para respirar, acompañada de ataques de tos intensa, que provocaban un dolor intenso debajo del esternón, con expectoración de flema rosada, viscosa y ligeramente purulenta.
Se palpaba la pulsación apical en el quinto espacio intercostal del lado izquierdo del esternón y no se observó agrandamiento del corazón a la percusión. La auscultación reveló una frecuencia cardíaca rápida, un ritmo cardíaco constante, audible en el vértice del corazón, y un ligero soplo sistólico. Se redujeron los ruidos respiratorios en el lado derecho de la espalda desde un tercio por debajo de los omóplatos, pero no se oyeron estertores ni fricativas pleurales. Ligero enrojecimiento e hinchazón en la garganta; se extirparon las amígdalas. La cicatriz de la cirugía de reparación de la hernia inguinal izquierda es visible en el abdomen y no hay hinchazón ni dolor en el abdomen. Piel seca, temperatura cutánea alta. El recuento de glóbulos blancos estaba entre 3700 y 14500/ul, y los neutrófilos representaban el 79%. No se observó crecimiento bacteriano en el hemocultivo.
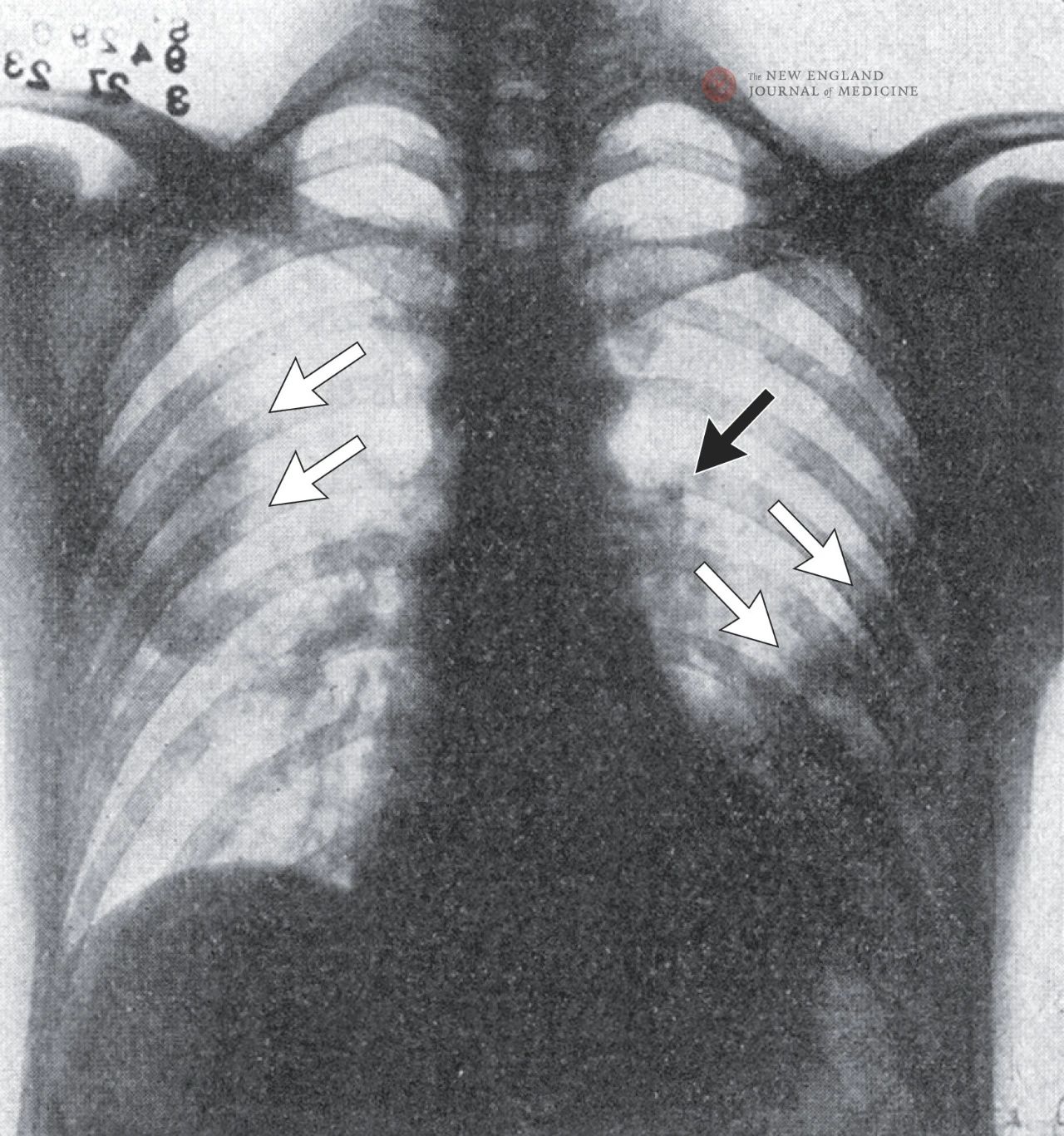
Una radiografía de tórax muestra sombras irregulares a ambos lados de los pulmones, especialmente en el lóbulo superior derecho y el lóbulo inferior izquierdo, lo que sugiere neumonía. El agrandamiento del hilio pulmonar izquierdo sugiere una posible adenopatía, con la excepción de un derrame pleural izquierdo.
En el segundo día de hospitalización, el paciente presentó disnea y dolor torácico persistente, y el esputo era purulento e inyectado en sangre. El examen físico mostró que había conducción de soplo sistólico en el ápice del pulmón, y la percusión en la parte inferior del pulmón derecho estaba apagada. Aparecieron pequeñas pápulas congestionadas en la palma izquierda y el dedo índice derecho. Los médicos describieron el estado del paciente como "sombrío". En el tercer día, el esputo purulento se hizo más evidente. La matidez de la espalda baja izquierda aumentó mientras que el temblor táctil se agravó. Se pueden escuchar ruidos respiratorios bronquiales y algunos estertores en la espalda izquierda a un tercio de la altura del omóplato. La percusión en la espalda derecha está ligeramente apagada, los ruidos respiratorios son distantes y se audieron estertores ocasionales.
Al cuarto día, el estado del paciente empeoró aún más y falleció esa misma noche.
Diagnóstico
El hombre de 24 años fue hospitalizado en marzo de 1923 con fiebre aguda, escalofríos, dolor muscular, disnea y dolor torácico pleurítico. Sus signos y síntomas son altamente compatibles con una infección viral respiratoria, como la gripe, con posible infección bacteriana secundaria. Dado que estos síntomas son muy similares a los de la pandemia de gripe de 1918, la gripe es probablemente el diagnóstico más razonable.
Aunque las manifestaciones clínicas y las complicaciones de la gripe moderna se asemejan mucho a las de la pandemia de 1918, la comunidad científica ha logrado avances importantes en las últimas décadas, como la identificación y el aislamiento de los virus de la gripe, el desarrollo de técnicas de diagnóstico rápido, la introducción de tratamientos antivirales eficaces y la implementación de sistemas de vigilancia y programas de vacunación. Recordar la pandemia de gripe de 1918 no solo nos permite reflexionar sobre las lecciones de la historia, sino que también nos prepara mejor para futuras pandemias.
La pandemia de gripe de 1918 comenzó en Estados Unidos. El primer caso confirmado se produjo el 4 de marzo de 1918, en un cocinero del ejército en Fort Riley, Kansas. Posteriormente, Lorrin Miner, médico del condado de Haskell, Kansas, documentó 18 casos de gripe grave, incluyendo tres muertes. Informó este hallazgo al Departamento de Salud Pública de EE. UU., pero no se le tomó en serio.
Los historiadores creen que la incapacidad de las autoridades sanitarias de aquel entonces para responder al brote estuvo estrechamente relacionada con el contexto especial de la Primera Guerra Mundial. Para evitar afectar el curso de la guerra, el gobierno mantuvo en secreto la gravedad del brote. John Barry, autor de La Gran Gripe, criticó el fenómeno en una entrevista de 2020: «El gobierno miente, lo llama resfriado común y no le dice la verdad al público». En cambio, España, un país neutral en aquel momento, fue el primero en informar sobre la gripe en los medios de comunicación, lo que llevó a que la nueva infección viral se denominara «gripe española», a pesar de que los primeros casos se registraron en Estados Unidos.
Entre septiembre y diciembre de 1918, se estima que 300.000 personas murieron de gripe en Estados Unidos, diez veces más que el número de muertes por todas las causas en ese país durante el mismo período de 1915. La gripe se propaga rápidamente mediante despliegues militares y movimientos de personal. Los soldados no solo se desplazaban entre centros de transporte en el este, sino que también llevaban el virus a los campos de batalla de Europa, propagando la gripe por todo el mundo. Se estima que más de 500 millones de personas se han infectado y alrededor de 100 millones han perdido la vida.
El tratamiento médico era extremadamente limitado. El tratamiento es principalmente paliativo, e incluye el uso de aspirina y opiáceos. El único tratamiento con probabilidades de ser eficaz es la infusión de plasma convaleciente, conocida hoy como terapia de plasma convaleciente. Sin embargo, las vacunas contra la gripe han tardado en llegar porque los científicos aún no han identificado la causa de la gripe. Además, más de un tercio de los médicos y enfermeros estadounidenses han sido destituidos debido a su participación en la guerra, lo que ha agravado aún más la escasez de recursos médicos. Si bien existían vacunas contra el cólera, la fiebre tifoidea, la peste y la viruela, aún faltaba el desarrollo de una vacuna contra la gripe.
A través de las dolorosas lecciones de la pandemia de gripe de 1918, aprendimos la importancia de la transparencia en la divulgación de información, el avance de la investigación científica y la cooperación en materia de salud global. Estas experiencias brindan valiosas perspectivas para abordar amenazas similares a la salud global en el futuro.
Virus
Durante muchos años, se creyó que el agente causal de la gripe española era la bacteria Pfeiffer (ahora conocida como Haemophilus influenzae), presente en el esputo de muchos pacientes, aunque no de todos. Sin embargo, esta bacteria se considera difícil de cultivar debido a las altas condiciones de cultivo, y dado que no se ha observado en todos los casos, la comunidad científica siempre ha cuestionado su papel como patógeno. Estudios posteriores han demostrado que Haemophilus influenzae es, en realidad, el patógeno de una doble infección bacteriana común en la gripe, y no el virus que la causa directamente.
En 1933, Wilson Smith y su equipo lograron un gran avance. Tomaron muestras de irrigación faríngea de pacientes con gripe, las pasaron por un filtro bacteriano para eliminar las bacterias y luego experimentaron con el filtrado estéril en hurones. Tras un período de incubación de dos días, los hurones expuestos comenzaron a mostrar síntomas similares a los de la gripe humana. El estudio es el primero en confirmar que la gripe es causada por virus y no por bacterias. Al informar sobre estos hallazgos, los investigadores también señalaron que la infección previa con el virus puede prevenir eficazmente la reinfección, lo que sienta las bases teóricas para el desarrollo de vacunas.
Unos años más tarde, Charles Stuart-Harris, colega de Smith, al observar un hurón infectado con influenza, contrajo accidentalmente el virus al estar expuesto a su estornudo. El virus aislado de Harris infectó con éxito a un hurón no infectado, lo que reafirmó la capacidad de los virus de la influenza para propagarse entre humanos y animales. En un informe relacionado, los autores señalaron que «es concebible que las infecciones de laboratorio sean el punto de partida de epidemias».
Vacuna
Una vez aislado e identificado el virus de la gripe, la comunidad científica comenzó rápidamente a desarrollar una vacuna. En 1936, Frank Macfarlane Burnet demostró por primera vez que los virus de la gripe podían crecer eficientemente en óvulos fecundados, un descubrimiento que proporcionó una tecnología revolucionaria para la producción de vacunas que aún se utiliza ampliamente en la actualidad. En 1940, Thomas Francis y Jonas Salk desarrollaron con éxito la primera vacuna contra la gripe.
La necesidad de una vacuna era especialmente apremiante para el ejército estadounidense, dado el devastador impacto de la gripe en las tropas estadounidenses durante la Primera Guerra Mundial. A principios de la década de 1940, los soldados del Ejército estadounidense estuvieron entre los primeros en recibir la vacuna contra la gripe. Para 1942, los estudios confirmaron la eficacia de la vacuna y redujeron significativamente la probabilidad de contraer la gripe entre las personas vacunadas. En 1946, se aprobó la primera vacuna contra la gripe para uso civil, lo que abrió un nuevo capítulo en la prevención y el control de la gripe.
Resulta que recibir la vacuna contra la gripe tiene un efecto significativo: las personas no vacunadas tienen entre 10 y 25 veces más probabilidades de contraer gripe que las que sí la reciben.
Vigilancia
La vigilancia de la gripe y sus cepas virales específicas es esencial para orientar las respuestas de salud pública y desarrollar calendarios de vacunación. Dada la naturaleza global de la gripe, los sistemas de vigilancia nacionales e internacionales son particularmente necesarios.
Los Centros para el Control y la Prevención de Enfermedades (CDC) se fundaron en 1946 e inicialmente se centraron en la investigación de brotes de enfermedades como la malaria, el tifus y la viruela. Cinco años después de su creación, los CDC crearon el Servicio de Inteligencia Epidémica para brindar capacitación especializada en la investigación de brotes de enfermedades. En 1954, los CDC establecieron su primer sistema de vigilancia de la influenza y comenzaron a emitir informes periódicos sobre la actividad de la enfermedad, sentando las bases para la prevención y el control de la influenza.
A nivel internacional, la Organización Mundial de la Salud (OMS) estableció el Sistema Mundial de Vigilancia y Respuesta a la Gripe en 1952, en estrecha colaboración con la Iniciativa Mundial para el Intercambio de Datos sobre la Gripe (GISAID) para formar un sistema mundial de vigilancia de la gripe. En 1956, la OMS designó a los CDC como su centro colaborador en materia de vigilancia, epidemiología y control de la gripe, proporcionando apoyo técnico y orientación científica para la prevención y el control de la gripe a nivel mundial. El establecimiento y el funcionamiento continuo de estos sistemas de vigilancia constituyen una importante salvaguardia para la respuesta mundial a las epidemias y pandemias de gripe.
Actualmente, los CDC han establecido una extensa red nacional de vigilancia de la influenza. Los cuatro componentes principales de la vigilancia de la influenza incluyen las pruebas de laboratorio, la vigilancia de casos ambulatorios, la vigilancia de casos hospitalizados y la vigilancia de fallecimientos. Este sistema integrado de vigilancia proporciona un apoyo importante para orientar la toma de decisiones de salud pública y la respuesta ante una pandemia de influenza..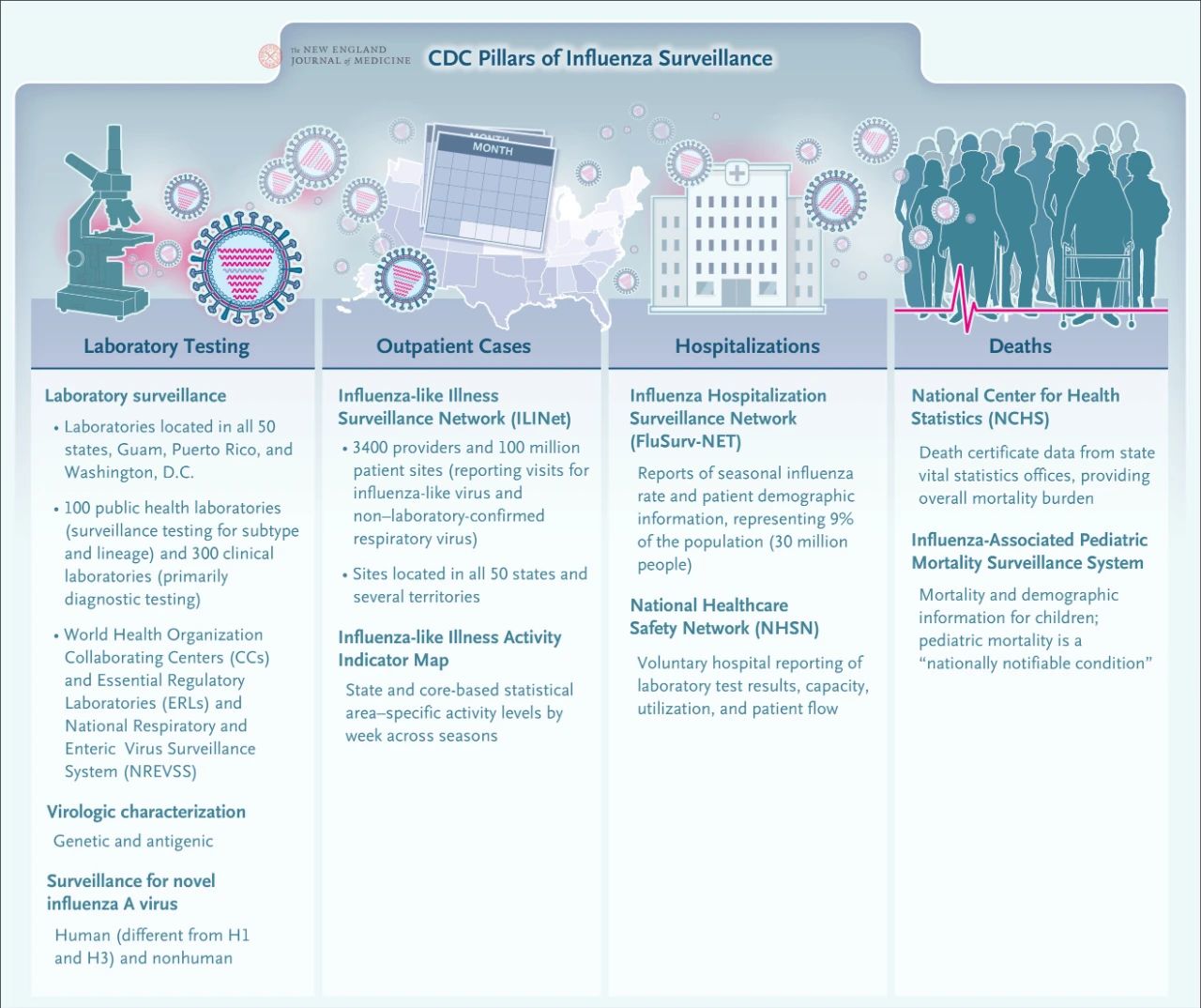
El Sistema Mundial de Vigilancia y Respuesta a la Gripe abarca 114 países y cuenta con 144 centros nacionales de gripe, responsables de la vigilancia continua de la gripe durante todo el año. Los CDC, como miembro, colaboran con laboratorios de otros países para enviar aislados del virus de la gripe a la OMS para su análisis antigénico y genético, de forma similar al proceso que utilizan los laboratorios estadounidenses para enviar sus aislados a los CDC. La cooperación entre Estados Unidos y China durante los últimos 40 años se ha convertido en un componente fundamental de la seguridad sanitaria y la diplomacia mundial.
Hora de publicación: 21 de diciembre de 2024