La enfermedad de Alzheimer, el caso más común entre los ancianos, ha afectado a la mayoría de las personas.
Uno de los desafíos en el tratamiento de la enfermedad de Alzheimer es que la administración de fármacos terapéuticos al tejido cerebral se ve limitada por la barrera hematoencefálica. El estudio descubrió que el ultrasonido focalizado de baja intensidad guiado por resonancia magnética puede abrir reversiblemente la barrera hematoencefálica en pacientes con enfermedad de Alzheimer u otros trastornos neurológicos, como la enfermedad de Parkinson, los tumores cerebrales y la esclerosis lateral amiotrófica.
Un reciente ensayo clínico a pequeña escala, realizado en el Instituto Rockefeller de Neurociencia de la Universidad de Virginia Occidental, demostró que los pacientes con enfermedad de Alzheimer que recibieron una infusión de aducanumab en combinación con ultrasonido focalizado abrieron temporalmente la barrera hematoencefálica y redujeron significativamente la carga de beta amiloide (Aβ) cerebral en el lado del ensayo. Esta investigación podría abrir nuevas puertas al tratamiento de trastornos cerebrales.
La barrera hematoencefálica protege al cerebro de sustancias nocivas, a la vez que permite el paso de nutrientes esenciales. Sin embargo, también impide la administración de fármacos terapéuticos al cerebro, un desafío especialmente grave en el tratamiento de la enfermedad de Alzheimer. A medida que el mundo envejece, el número de personas con Alzheimer aumenta año tras año, y sus opciones de tratamiento son limitadas, lo que supone una gran carga para la atención médica. El aducanumab es un anticuerpo monoclonal que se une a la beta amiloide (Aβ) y ha sido aprobado por la Administración de Alimentos y Medicamentos de los Estados Unidos (FDA) para el tratamiento de la enfermedad de Alzheimer, pero su penetración a través de la barrera hematoencefálica es limitada.
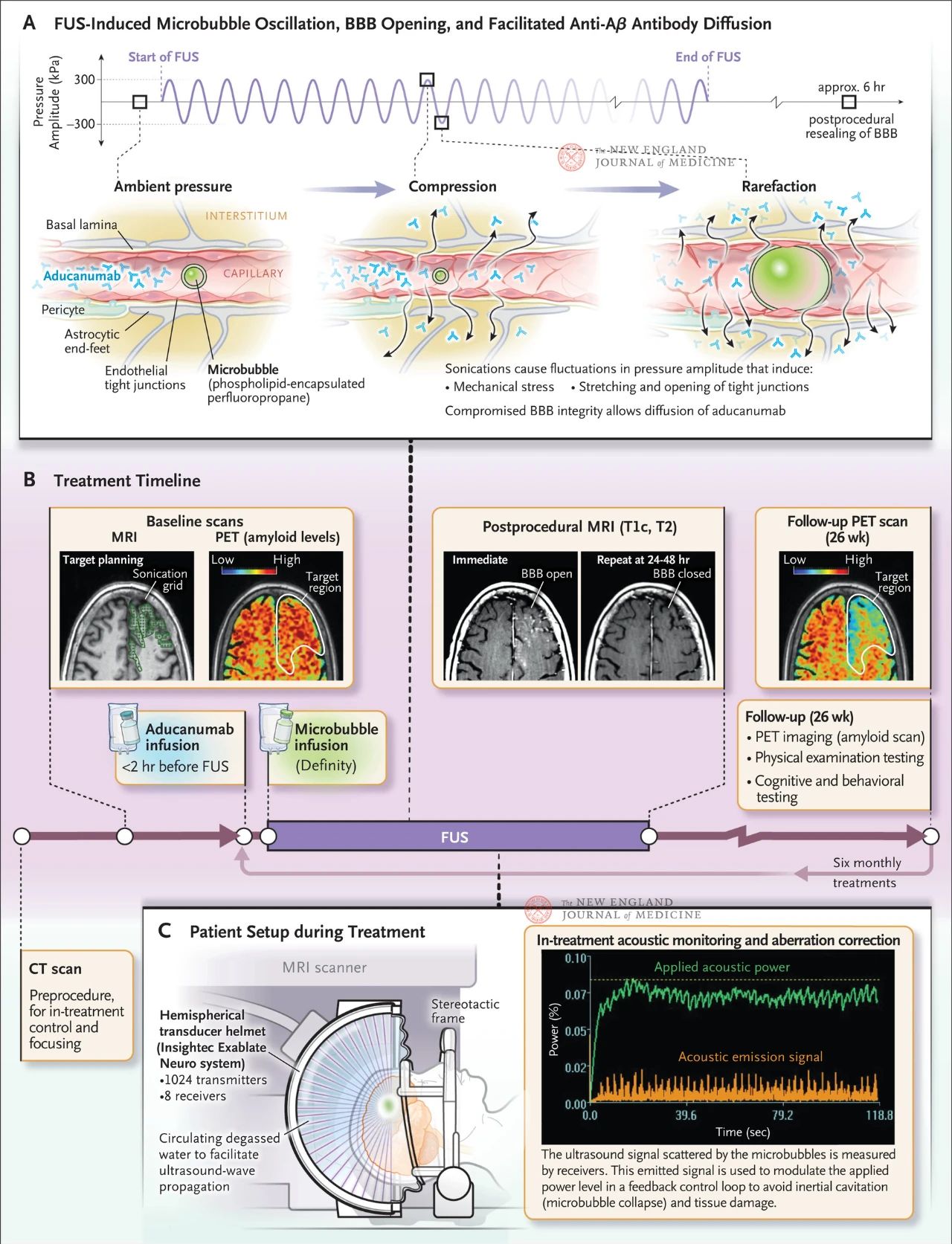
El ultrasonido focalizado produce ondas mecánicas que inducen oscilaciones entre compresión y dilución. Al inyectarse en la sangre y exponerse al campo ultrasónico, las burbujas se comprimen y expanden más que el tejido y la sangre circundantes. Estas oscilaciones generan tensión mecánica en la pared de los vasos sanguíneos, lo que provoca que las estrechas conexiones entre las células endoteliales se estiren y abran (Figura inferior). Como resultado, se compromete la integridad de la barrera hematoencefálica, lo que permite que las moléculas se difundan al cerebro. La barrera hematoencefálica cicatriza por sí sola en aproximadamente seis horas.
La figura muestra el efecto del ultrasonido direccional en las paredes capilares cuando se observan burbujas micrométricas en los vasos sanguíneos. Debido a la alta compresibilidad del gas, las burbujas se contraen y expanden más que el tejido circundante, lo que genera tensión mecánica en las células endoteliales. Este proceso provoca la apertura de las conexiones estrechas y también puede provocar el desprendimiento de las terminaciones de los astrocitos de la pared del vaso sanguíneo, lo que compromete la integridad de la barrera hematoencefálica y promueve la difusión de anticuerpos. Además, las células endoteliales expuestas al ultrasonido focalizado aumentaron su actividad de transporte vacuolar activo y suprimieron la función de la bomba de eflujo, reduciendo así la eliminación de anticuerpos del cerebro. La Figura B muestra el programa de tratamiento, que incluye tomografía computarizada (TC) y resonancia magnética (RM) para desarrollar el plan de tratamiento con ultrasonido, tomografía por emisión de positrones (TEP) con 18F-flubitabán al inicio, infusión de anticuerpos antes del tratamiento con ultrasonido focalizado e infusión microvesicular durante el tratamiento, y monitorización acústica de las señales de ultrasonido de dispersión microvesicular utilizadas para controlar el tratamiento. Las imágenes obtenidas tras el tratamiento con ultrasonido focalizado incluyeron una resonancia magnética con contraste ponderada en T1, que mostró la ruptura de la barrera hematoencefálica en la zona tratada con ultrasonido. Las imágenes de la misma zona, tras 24 a 48 horas de tratamiento con ultrasonido focalizado, mostraron la cicatrización completa de la barrera hematoencefálica. Una tomografía por emisión de positrones (TEP) con 18F-flubitabán realizada durante el seguimiento de uno de los pacientes, 26 semanas después, mostró una reducción de los niveles de Aβ en el cerebro tras el tratamiento. La figura C muestra la configuración del ultrasonido focalizado guiado por resonancia magnética durante el tratamiento. El casco transductor hemisférico contiene más de 1000 fuentes de ultrasonido que convergen en un único punto focal en el cerebro mediante la guía en tiempo real de la resonancia magnética.
En 2001, se demostró por primera vez que el ultrasonido focalizado induce la apertura de la barrera hematoencefálica en estudios con animales, y estudios preclínicos posteriores han demostrado que el ultrasonido focalizado puede mejorar la administración y la eficacia de los fármacos. Desde entonces, se ha descubierto que el ultrasonido focalizado puede abrir la barrera hematoencefálica de forma segura en pacientes con Alzheimer que no reciben medicación, y también puede administrar anticuerpos contra las metástasis cerebrales del cáncer de mama.
Proceso de administración de microburbujas
Las microburbujas son un agente de contraste ecográfico que se utiliza habitualmente para observar el flujo sanguíneo y los vasos sanguíneos en el diagnóstico ecográfico. Durante la terapia ecográfica, se inyectó por vía intravenosa una suspensión de octafluoropropano apirógena recubierta de fosfolípidos (Figura 1B). Las microburbujas presentan una alta polidispersidad, con diámetros que varían de menos de 1 μm a más de 10 μm. El octafluoropropano es un gas estable que no se metaboliza y puede excretarse por los pulmones. La capa lipídica que envuelve y estabiliza las burbujas está compuesta por tres lípidos humanos naturales que se metabolizan de forma similar a los fosfolípidos endógenos.
Generación de ultrasonidos enfocados
El ultrasonido focalizado se genera mediante un casco transductor hemisférico que rodea la cabeza del paciente (Figura 1C). El casco está equipado con 1024 fuentes de ultrasonido controladas independientemente, que se enfocan de forma natural en el centro del hemisferio. Estas fuentes de ultrasonido se activan mediante voltajes de radiofrecuencia sinusoidales y emiten ondas ultrasónicas guiadas por resonancia magnética. El paciente usa un casco y el agua desgasificada circula alrededor de la cabeza para facilitar la transmisión del ultrasonido. El ultrasonido viaja a través de la piel y el cráneo hasta el cerebro objetivo.
Los cambios en el grosor y la densidad del cráneo afectan la propagación del ultrasonido, lo que resulta en un tiempo ligeramente diferente para que el ultrasonido alcance la lesión. Esta distorsión puede corregirse mediante la adquisición de datos de tomografía computarizada de alta resolución para obtener información sobre la forma, el grosor y la densidad del cráneo. Un modelo de simulación por computadora puede calcular el desplazamiento de fase compensado de cada señal de impulso para restaurar la nitidez. Al controlar la fase de la señal de RF, el ultrasonido puede enfocarse electrónicamente y posicionarse para cubrir grandes cantidades de tejido sin mover la matriz de la fuente de ultrasonido. La ubicación del tejido objetivo se determina mediante resonancia magnética de la cabeza con un casco. El volumen objetivo se rellena con una cuadrícula tridimensional de puntos de anclaje ultrasónicos, que emiten ondas ultrasónicas en cada punto de anclaje durante 5-10 ms, repitiéndose cada 3 segundos. La potencia ultrasónica se incrementa gradualmente hasta que se detecta la señal de dispersión de burbujas deseada, y luego se mantiene durante 120 segundos. Este proceso se repite en otras mallas hasta que el volumen objetivo esté completamente cubierto.
Para abrir la barrera hematoencefálica, la amplitud de las ondas sonoras debe superar un umbral determinado. Más allá del cual, la permeabilidad de la barrera aumenta con la amplitud de la presión hasta que se produce daño tisular, que se manifiesta como exósmosis eritrocitaria, hemorragia, apoptosis y necrosis, todos ellos a menudo asociados con el colapso de las burbujas (cavitación inercial). El umbral depende del tamaño de las microburbujas y del material de su cubierta. Al detectar e interpretar las señales ultrasónicas dispersadas por las microburbujas, la exposición puede mantenerse dentro de un rango seguro.
Tras el tratamiento con ultrasonido, se realizó una resonancia magnética ponderada en T1 con contraste para determinar si la barrera hematoencefálica estaba abierta en la zona diana, y se utilizaron imágenes ponderadas en T2 para confirmar si se produjo extravasación o sangrado. Estas observaciones orientan el ajuste de otros tratamientos, si es necesario.
Evaluación y perspectiva del efecto terapéutico
Los investigadores cuantificaron el efecto del tratamiento sobre la carga cerebral de Aβ comparando la tomografía por emisión de positrones con 18F-flubitabán antes y después del tratamiento para evaluar la diferencia en el volumen de Aβ entre el área tratada y un área similar en el lado opuesto. Investigaciones previas del mismo equipo han demostrado que simplemente enfocar el ultrasonido puede reducir ligeramente los niveles de Aβ. La reducción observada en este ensayo fue incluso mayor que en estudios previos.
En el futuro, la expansión del tratamiento a ambos hemisferios cerebrales será crucial para evaluar su eficacia en el retraso de la progresión de la enfermedad. Además, se necesita más investigación para determinar la seguridad y eficacia a largo plazo, y es necesario desarrollar dispositivos terapéuticos rentables que no dependan de la guía de resonancia magnética en línea para una mayor disponibilidad. Aun así, los hallazgos han generado optimismo respecto a que el tratamiento y los fármacos que eliminan el Aβ podrían eventualmente ralentizar la progresión del Alzheimer.
Hora de publicación: 06-ene-2024