Aproximadamente el 1,2 % de las personas serán diagnosticadas con cáncer de tiroides a lo largo de su vida. En los últimos 40 años, gracias al uso generalizado de la imagenología y a la introducción de la biopsia por punción con aguja fina, la tasa de detección del cáncer de tiroides ha aumentado significativamente y su incidencia se ha triplicado. El tratamiento del cáncer de tiroides ha avanzado rápidamente en los últimos 5 a 10 años, con diversos protocolos nuevos que han obtenido la aprobación regulatoria.
La exposición a la radiación ionizante durante la infancia se asoció con mayor intensidad con el cáncer papilar de tiroides (1,3 a 35,1 casos/10 000 personas-año). Un estudio de cohorte que evaluó a 13 127 niños menores de 18 años que vivían en Ucrania después del accidente nuclear de Chernóbil en 1986 para detectar cáncer de tiroides encontró un total de 45 casos de cáncer de tiroides con un exceso de riesgo relativo de 5,25/Gy para cáncer de tiroides. También existe una relación dosis-respuesta entre la radiación ionizante y el cáncer de tiroides. Cuanto menor era la edad a la que se recibía radiación ionizante, mayor era el riesgo de desarrollar cáncer de tiroides relacionado con la radiación, y este riesgo persistió casi 30 años después de la exposición.
La mayoría de los factores de riesgo del cáncer de tiroides son inmutables: la edad, el sexo, la raza o etnia y los antecedentes familiares de cáncer de tiroides son los predictores de riesgo más importantes. A mayor edad, mayor incidencia y menor tasa de supervivencia. El cáncer de tiroides es tres veces más común en mujeres que en hombres, una tasa que se mantiene prácticamente constante a nivel mundial. La variación genética en la línea germinal del 25% de los pacientes con carcinoma medular de tiroides se asocia con síndromes hereditarios de tumores endocrinos múltiples tipo 2A y 2B. Entre el 3% y el 9% de los pacientes con cáncer de tiroides bien diferenciado presentan heredabilidad.
El seguimiento de más de 8 millones de residentes en Dinamarca ha demostrado que el bocio nodular no tóxico se asocia con un mayor riesgo de cáncer de tiroides. En un estudio de cohorte retrospectivo de 843 pacientes sometidos a cirugía de tiroides por nódulo tiroideo unilateral o bilateral, bocio o enfermedad tiroidea autoinmune, se observaron niveles séricos preoperatorios más elevados de tirotropina (TSH) con cáncer de tiroides: el 16 % de los pacientes con niveles de TSH inferiores a 0,06 mUI/l desarrollaron cáncer de tiroides, mientras que el 52 % de los pacientes con TSH ≥5 mUI/l lo desarrollaron.
Las personas con cáncer de tiroides a menudo no presentan síntomas. Un estudio retrospectivo de 1328 pacientes con cáncer de tiroides en 16 centros de 4 países mostró que solo el 30 % (183/613) presentó síntomas al momento del diagnóstico. Los pacientes con masa cervical, disfagia, sensación de cuerpo extraño y ronquera suelen presentar una enfermedad más grave.
El cáncer de tiroides se presenta tradicionalmente como un nódulo tiroideo palpable. Se informa que la incidencia de cáncer de tiroides en nódulos palpables es de aproximadamente el 5% y el 1%, respectivamente, en mujeres y hombres en zonas del mundo con niveles adecuados de yodo. Actualmente, entre el 30% y el 40% de los cánceres de tiroides se detectan mediante palpación. Otros métodos diagnósticos comunes incluyen imágenes no relacionadas con la tiroides (p. ej., ecografía carotídea, imágenes de cuello, columna y tórax); a los pacientes con hipertiroidismo o hipotiroidismo que no han tocado los nódulos se les realiza una ecografía tiroidea; a los pacientes con nódulos tiroideos existentes se les realizó una ecografía repetida; y se descubrió inesperadamente un cáncer de tiroides oculto durante el examen patológico postoperatorio.
La ecografía es el método de referencia para la evaluación de nódulos tiroideos palpables u otros hallazgos de imagen relacionados con ellos. La ecografía es extremadamente sensible para determinar el número y las características de los nódulos tiroideos, así como las características de alto riesgo asociadas con el riesgo de malignidad, como irregularidades marginales, focos ecogénicos puntiformes intensos e invasión extratiroidea.
Actualmente, el sobrediagnóstico y el tratamiento del cáncer de tiroides son un problema al que muchos médicos y pacientes prestan especial atención, y los profesionales clínicos deben intentar evitarlo. Sin embargo, este equilibrio es difícil de lograr porque no todos los pacientes con cáncer de tiroides avanzado y metastásico pueden palpar los nódulos tiroideos, y no todos los diagnósticos de cáncer de tiroides de bajo riesgo son evitables. Por ejemplo, un microcarcinoma de tiroides ocasional, que podría no causar síntomas ni la muerte, puede diagnosticarse histológicamente tras una cirugía por enfermedad tiroidea benigna.
Las terapias intervencionistas mínimamente invasivas, como la ablación por radiofrecuencia guiada por ultrasonido, la ablación por microondas y la ablación láser, ofrecen una alternativa prometedora a la cirugía cuando el cáncer de tiroides de bajo riesgo requiere tratamiento. Aunque los mecanismos de acción de los tres métodos de ablación son ligeramente diferentes, son básicamente similares en términos de criterios de selección del tumor, respuesta tumoral y complicaciones postoperatorias. Actualmente, la mayoría de los médicos coinciden en que la característica tumoral ideal para la intervención mínimamente invasiva es un carcinoma papilar tiroideo interno < 10 mm de diámetro y > 5 mm de estructuras sensibles al calor como la tráquea, el esófago y el nervio laríngeo recurrente. La complicación más común después del tratamiento sigue siendo una lesión térmica inadvertida al nervio laríngeo recurrente cercano, lo que resulta en ronquera temporal. Para minimizar el daño a las estructuras circundantes, se recomienda dejar una distancia segura de la lesión objetivo.
Diversos estudios han demostrado que las intervenciones mínimamente invasivas en el tratamiento del microcarcinoma papilar de tiroides presentan buena eficacia y seguridad. Si bien las intervenciones mínimamente invasivas para el cáncer papilar de tiroides de bajo riesgo han arrojado resultados prometedores, la mayoría de los estudios han sido retrospectivos y se han centrado en China, Italia y Corea del Sur. Además, no se ha realizado una comparación directa entre el uso de intervenciones mínimamente invasivas y la vigilancia activa. Por lo tanto, la ablación térmica guiada por ultrasonido solo es adecuada para pacientes con cáncer de tiroides de bajo riesgo que no son candidatos a tratamiento quirúrgico o que prefieren esta opción de tratamiento.
En el futuro, para pacientes con cáncer de tiroides clínicamente significativo, la terapia intervencionista mínimamente invasiva podría ser otra opción de tratamiento con menor riesgo de complicaciones que la cirugía. Desde 2021, se han utilizado técnicas de ablación térmica para tratar a pacientes con cáncer de tiroides menor de 38 mm (T1b~T2) con características de alto riesgo. Sin embargo, estos estudios retrospectivos incluyeron una pequeña cohorte de pacientes (de 12 a 172) y un corto período de seguimiento (media de 19,8 a 25,0 meses). Por lo tanto, se necesita más investigación para comprender el valor de la ablación térmica en el tratamiento de pacientes con cáncer de tiroides clínicamente significativo.
La cirugía sigue siendo el principal método de tratamiento para el carcinoma diferenciado de tiroides sospechado o confirmado citológicamente. Ha habido controversia sobre el alcance más apropiado de la tiroidectomía (lobectomía y tiroidectomía total). Los pacientes sometidos a tiroidectomía total tienen mayor riesgo quirúrgico que aquellos sometidos a lobectomía. Los riesgos de la cirugía de tiroides incluyen daño al nervio laríngeo recurrente, hipoparatiroidismo, complicaciones de la herida y la necesidad de suplementos de hormona tiroidea. En el pasado, la tiroidectomía total era el tratamiento preferido para todos los cánceres diferenciados de tiroides > 10 mm. Sin embargo, un estudio de 2014 por Adam et al. mostró que no hubo diferencia estadísticamente significativa en la supervivencia y el riesgo de recurrencia entre los pacientes sometidos a lobectomía y tiroidectomía total para el cáncer papilar de tiroides de 10 mm a 40 mm sin características clínicamente de alto riesgo.
Por lo tanto, actualmente, la lobectomía suele preferirse para el cáncer de tiroides unilateral bien diferenciado < 40 mm. La tiroidectomía total generalmente se recomienda para el cáncer de tiroides bien diferenciado de 40 mm o más y el cáncer de tiroides bilateral. Si el tumor se ha diseminado a los ganglios linfáticos regionales, se debe realizar una disección de los ganglios linfáticos centrales y laterales del cuello. Solo los pacientes con cáncer medular de tiroides y algunos cánceres de tiroides bien diferenciados de gran volumen, así como los pacientes con agresión tiroidea externa, necesitan disección profiláctica de los ganglios linfáticos centrales. La disección profiláctica de los ganglios linfáticos cervicales laterales puede considerarse para pacientes con cáncer medular de tiroides. En pacientes con sospecha de carcinoma medular de tiroides hereditario, se deben evaluar los niveles plasmáticos de norepinefrina, calcio y hormona paratiroidea (PTH) antes de la cirugía para identificar el síndrome MEN2A y evitar pasar por alto el feocromocitoma y el hiperparatiroidismo.
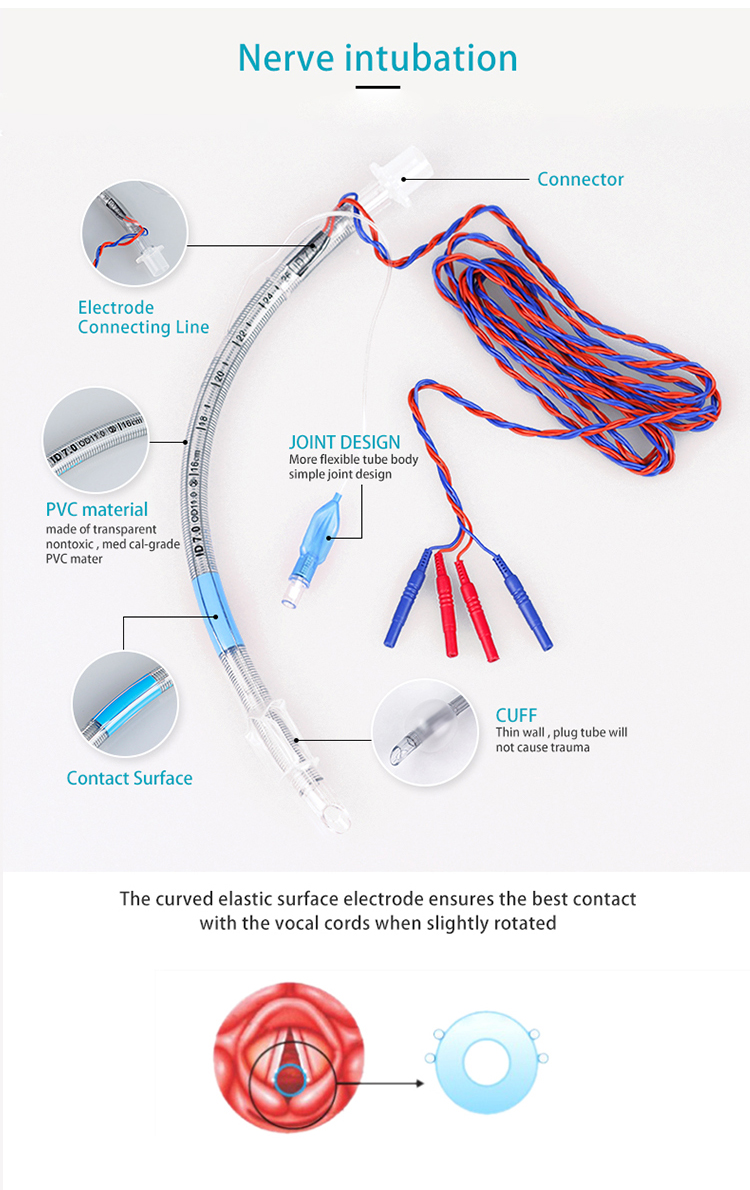
La intubación nerviosa se utiliza principalmente para conectarse a un monitor nervioso adecuado para proporcionar una vía aérea discreta y monitorear la actividad muscular y nerviosa intraoperatoria en la laringe.
Tubo endotraqueal EMG Haga clic aquí
Hora de publicación: 16 de marzo de 2024